Pour des raisons de confidentialité ce cas clinique est modifié sur pas mal de détails, et ne correspond donc, dans son ensemble, à personne en particulier.
Une femme d’une quarantaine d’années, sans antécédent notable, se plaint brutalement de fatigue. Deux jours plus tard, alors elle note l’apparition d’un piqueté rouge sur ses jambes. Le lendemain, elle se plaint de céphalées occipitales, permanentes. C’est alors qu’elle constate la noirceur de ses urines qu’elle consulte son médecin.
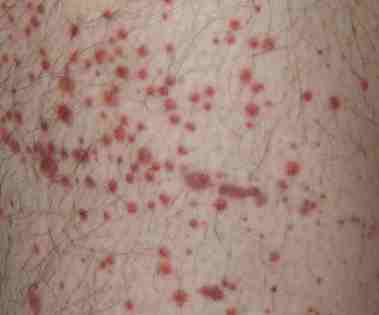
L’interrogatoire ne retrouve pas d’autre élément particulier. L’examen permet de relever une pâleur cutanéomuqueuse, un subictère conjonctival, ainsi qu’un purpura déclive, non infiltré. La tension artérielle est de 140/90 mmHg, la fréquence cardiaque 97 ppm, la patiente est apyrétique. Il n’y a pas de syndrome tumoral. L’auscultation cardiaque révèle un souffle aortique systolique d’allure fonctionnel. Les réflexes ostéo-tendineux sont très vifs aux quatre membres. Il n’y a pas d’autre signe d’irritation pyramidale ou de signe focalisation, pas plus que de syndrome méningé. L’examen respiratoire est sans particularité chez cette patiente eupnéique, de même sur les plans abdominal et urinaire. Il n’y a pas de syndrome tumoral. L’examen ORL exclut toute bulle hémorragique.
Une biologie est réalisée le jour même : hémoglobine 8 g/dL, VGM 92 fL, CCMH 34 g/dL, leucocytes 7 G/L (PNN 60%, lymphocytes 35%), plaquettes 14 G/L. Urée 15,7 mmol/L, créatinine 120 µmol/L. ASAT 70 ui/L. ALAT GGT et PAL normales. Bilirubine totale 80 µmol/L, conjuguée 12µmol/L. Na+ 138 mmol/L, K+ 3,8 mmol/L. L’ECBU est en culture mais la cytologie ne mesure ni hématurie ni leucocyturie.
Après avoir été prévenu par le biologiste, le médecin contacte sa patiente pour l’adresser aux urgences les plus proches. Celle-ci en profite pour lui dire qu’elle a eu quelques palpitations, qu’elle met sur le compte du stress, et accepte d’aller aux urgences, le temps de passer par votre cabinet récupérer votre lettre.
Je m’arrête volontairement là, et vous pose quelques questions. En vous mettant à la place du médecin de cette patiente :
1/ Quel(s) diagnostic(s) potentiellement grave(s) évoquez-vous ?
2/ Dans cette hypothèse, que pensez-vous de la tension artérielle ?
3/ Au moment où le biologiste vous téléphone pour vous communiquer les résultats, souhaitez-vous aborder un sujet particulier avec lui ?
4/ Quel(s) examen(s) simple(s) supplémentaire(s) pouviez-vous réaliser au cabinet pour vous orienter ?
5/ Que répondez-vous à votre patiente ?
La réponse est ici.
Un SHU/PTT ? La TA un peu basse compte tenu de l’insuff rénale fait craindre un pbl d’ordre cardiaque -> ECG, on attend le SAMU ?
Je réponds quite à avoir la honte 😉
Meningite peu probable , manque la fièvre , mais douleurs occipitales ROT vifs et purpura ça pue.
Au cabinet j’aurais fait : BU et test rapide strepto.
Les plaquettes : 14000 ou 140000 ? je n’ai pas l’habitude de cette présentation . Si 14000 possibilité de purpura thrombopenique avec début d’hémorragie méningée .
Au biologiste je demande si amas plaquettaires par ex . J’aurais demandé une CRP
La TA est basse pour une hémorragie méningée , en plus ins renale.
Syndrome urémique et hémolytique probable.
Je demande à la patiente de se rendre directement aux urgences voire ambulance.
Intéressant ! Je vais essayer…
1. Pour les hypothèses diagnostiques graves :
– PTT : purpura thrombopénique, anémie + ictère = probablement hémolytique, insuffisance rénale aiguë « nue », irritation tétrapyramidale
– LES : terrain de femme jeune, purpura thrombopénique + anémie hémolytique = possible syndrome d’Evans, IRA, souffle aortique probablement fonctionnel sur anémie ou associé à une valvulopathie de SAPL, céphalées, peut-être AVC sur SAPL
2. Euh, j’avoue ne pas savoir quoi en penser hormis que HTA + IRA « nue » sans PU/HU m’oriente vers une néphropathie vasculaire pouvant s’inscrire dans le cadre d’une MAT (PTT ici par exemple) ou dans le cadre d’une thrombose de l’artère rénale si SAPL+LES
3. J’aimerais un frottis sanguin pour recherche de schizocytes m’orientant vers une anémie hémolytique
4. BU : une HU+PU m’oriente vers un syndrome glomérulaire -> LES ou si rien bah vasculaire (PTT), fonctionnelle, obstructive dans le cadre de l’oligurie
5. Devant les palpitations me faisant craindre la survenue d’un trouble du rythme grave ou d’un événement thrombotique aigu, je demande un transport en SAMU
1-Hémoglobinurie paroxystique nocturne +/- complication ischémique cérébrale
2-Anormalement haute. Stimulation hémodynamique induite par l’anémie.
3- Schizocytes? GR anormaux?
4- BU
5- Urgences. Je faxe le courrier.
J’ai pas l’habitude des adultes mais chez un gamin j’évoque en premier un SHU.
La TA parait anormalement basse, FC haute : début de choc ?
Je demande si présence de schizocytes.
Au cabinet comme ça je ne sais pas. Copro ?
Je vais faxer la lettre, appelez le 15.
1) Il existe manifestement une hémolyse intravasculaire avec une thrombopénie: Microangiopathie thrombotique, plutôt un PTT vu le niveau de la thrombopénie et les signes neuros, le SHU est en deuxième ligne.
2) TA élevée
3) Recherche de schyzocytes, dosage de l’haptoglobine et des LDH à faire si possible pour conforter le diagnostic de MAT. Une troponine pour l’atteinte cardiaque du PTT
4) bandelette urinaire et ECG
5) elle va à l’hôpital fissa dans un service capable de faire rapidement des échanges plasmatiques
1) PTT en premier, autre diagnostic SHU atypique,mais peu probable devant la présentation orienté neurologique,l’atteinte cutané au premier plan. Signe biologique en faveur d’une anémie hémolytiqe (Bili totale et libre, anémie,thrombopénie )
2)Tension normale selon les recos, mais déjà haute si PTT ou SHU !
3) Y a t’il eue un frottis pour recherche de schyzocytes ?
4) ECG en urgence mais plutot
5) Direction les Urgences d’un CHU de préférence ( ou tout CH avec réanimation réalisant des échanges plasmatiques ).
1/- MAT +++ évoquée devant l’asso anémie hémolytique + thrombopénie + IRA + signes neuros.
– Evans (d’origine AI ou hémato – Waldenström, lymphome?)
– Etiologie infectieuse (mycoplasme, hépatites, EBV, VIH…)
– De principe, je recherche une prise médicamenteuse récente.
– J’élimine pas la bactériémie, peut-être parce que je suis une trouillarde, même si 0 fièvre, 0 sd méningé et une évolution sur >3j me l’évoque pas plus que ça. Risque paludéen à considérer.
– L’hémolyse, les blancs normaux et l’absence de sd tumoral me font pas trop penser à une LAM, mais je sais pas si tu peux avoir des hémolyses dessus. Y’aurait pas eu le côté hémolytique, je l’aurais évoqué +++ pour l’aspect urgent de la PeC – mais là, bof.
2/ (Grosse colle pour moi, cette question là.)
– Néphropathie vasculaire sur la MAT, ça colle avec une PA plutôt élevée, mais 140/90, c’est pas non plus une HTA du feu de dieu…
– PA bien conservée, ça colle moins avec le choc septique (avec certes un pouls élevé, mais depuis deux jours – ça fait plutôt tachycardie sur anémie et PA haute sur atteinte rénale pour moi…)
3/ – Frottis sanguin ++++ -> je harcèle le bio pour trouver des schizocytes
– Si frottis N, je lui demande s’il a fait un Coombs dessus (j’imagine que ça peut se faire sur les même prélèvements? J’en sais rien, en fait, bon. Je me contente déjà du frottis au pire.)
4/- BU (je comprends pas si tu as déjà l’ECBU au moment où tu poses la question? Je vois pas ce que la BU peut t’apporter de plus si on t’a déjà dit qu’il n’y avait pas d’hématurie? Sinon, l’hématurie est un argument supplémentaire pour une IRA vasculaire.)
– TDR (un truc post-strepto? je me souviens pas de ça comme mécanisme, mais si je me souviens bien, les atteintes auto-immunes/inflammatoires post-strepto, ça existe, so…)
5/Je suis pas sûre de comprendre ta question. Je lui dirais bien que ça pue un peu, de pas bouger et que je lui enverrais bien une ambulance presto sur le côté palpitation, parce que sans ECG sous le coude, ça sonne comme un critère de gravité de son anémie.